Alt du trenger å vite om artrose
Artrose (slitasjegikt) er en kronisk leddsykdom der leddbrusken gradvis brytes ned ofte i kombinasjon med forandringer i knoklene og rundt leddet. På grunn av dette kan kneet være mer utsatt for bl.a leddbetennelser (synovitt) som gir opphav til smerter og stivhet under eller etter visse typer aktivtet. Artrose kan ramme alle bevegelige ledd i kroppen med oppstår hyppigst knær, hofter, fot, rygg, hender og skulderledd. Det er viktig å presisere at uttrykket «artrose» ikke er synonymt med smerte men henviser til en normal aldersbetinget forandring som oppstår hos tilnærmet alle – kjent som innvendige rynker. En stor andel av de med normal artroseforandringer kan utvikle smerter som et resultat av ulik årsak. Risikoen for artrose og leddbetennelser øker med alderen og faktorer som overvekt, tidligere leddskader og genetikk kan bidra. Nedenfor følger en oversikt over vanlige symptomer, hvordan diagnosen stilles og behandlingsanbefalinger basert på oppdaterte retningslinjer (NICE-guidelines).
Symptomer og diagnose
Artrose utvikler seg vanligvis langsomt over år. Typiske symptomer inkluderer:
-
Smerter: Verkende eller skarpe leddsmerter som forverres ved belastning og bedres i hvile. Smerten skyldes som regel en underliggende leddbetennelse (synovitt). Smertenes lokalisasjon avhenger av leddet som er rammet. Etter hvert som artrosen forverres kan smertene bli mer konstante også i hvile og nattes tid.
-
Stivhet: Leddstivhet som typisk er verst etter perioder med inaktivitet, særlig om morgenen men som løsner i løpet av under 30 minutter. En stor gruppe opplever også tydelig forverring under eller etter en aktivtet som har belastet det aktuelle leddet med artrose.
-
Bevegelsesvansker: Redusert bevegelighet og funksjon i leddet. Pasienten kan oppleve problemer med dagligdagse aktiviteter – for eksempel vansker med å gå i trapper eller reise seg (kne- og hofteartrose), med å gripe gjenstander (håndartrose), eller å løfte armen over skulderhøyde (skulderartrose).
-
Hovne eller deformerte ledd: Leddet kan bli hovent og føles tykkere. I fingrene utvikles ofte beinete knuter (Heberdens knuter ytterst og Bouchards knuter lenger inn på fingrene). Kneet kan få synlig hevelse (hydrops) ved væskeansamling og aksefeil som kalvbent eller hjulbent stilling kan oppstå i sen fase.
-
Krepitasjoner og svakhet: Mange merker en knirkende eller knasende følelse i leddet ved bevegelse og omkringliggende muskulatur kan bli svekket på grunn av redusert bruk. Dette er hos noen helt normalt men også veldig vanlig i de med artroseforandringer.
Diagnosen artrose baseres som regel på sykehistorie, klinisk undersøkelse og bildediagnostikk. Typisk er pasienten over 40 år, har leddsmerter som blir verre ved aktivitet og har ingen eller kortvarig morgenstivhet. Bildediagnostikk som røntgen, ultralyd og MR kan stadfeste om det foreligger artrose i et ledd. Røntgen er det som vanligvis brukes når man skal gradere artrosen. Helsepersonell (lege, kiropraktor, manuellterapeut) med henvisningsrett vil undersøke leddets bevegelighet, stabilitet, ømhet og vurdere eventuelle knokkel-forandringer. Bildediagnostikk brukes ofte for å bekrefte leddforandringer. Røntgenbilder kan vise typiske artroseforandringer som redusert leddspalte (bruskreduksjon), beinpåleiringer (osteofytter) og fortetning av knokkel under brusken. Det er verdt å merke seg at omfanget av røntgenforandringer ikke alltid samsvarer med smerteopplevelsen – noen kan ha store røntgenfunn med relativt lite plager og omvendt. Blodprøver er som regel normale ved artrose men tas ofte for å utelukke betennelsesaktige leddsykdommer (som leddgikt) eller andre tilstander dersom ultralydundersøkelsen avdekker tegn til leddgikt/revmatisme.
Behandling av artrose
Grunnbehandling (figur 1) består av informasjon, vektreduksjon og trening. Dette anbefales for alle pasienter med artroseplager. Mellomnivået omfatter tiltak som trening/øvelser, fysikalsk behandling, hjelpemidler og medikamenter (smertestillende, kortison, PRP, hyaluronsyre). Kirurgi vurderes hos de med svært alvorlige plager som ikke lenger kontrolleres med konservative tiltak. Målet med disse tiltakene og behandling er å lindre smerte, opprettholde best mulig funksjon, livskvalitet og bremse symptomutviklingen. Det finnes per i dag ingen behandling som kan reversere artrose eller gjenopprette normalt bruskvev. Derfor vektlegges konservative tiltak (uten kirurgi) først for alle pasienter uavhengig av sykdomsgrad.
Nedenfor gjennomgås anbefalt behandling inndelt i ikke-medikamentelle, medikamentelle, injeksjonsbaserte og kirurgiske tiltak i tråd med oppdaterte retningslinjer [2-3].
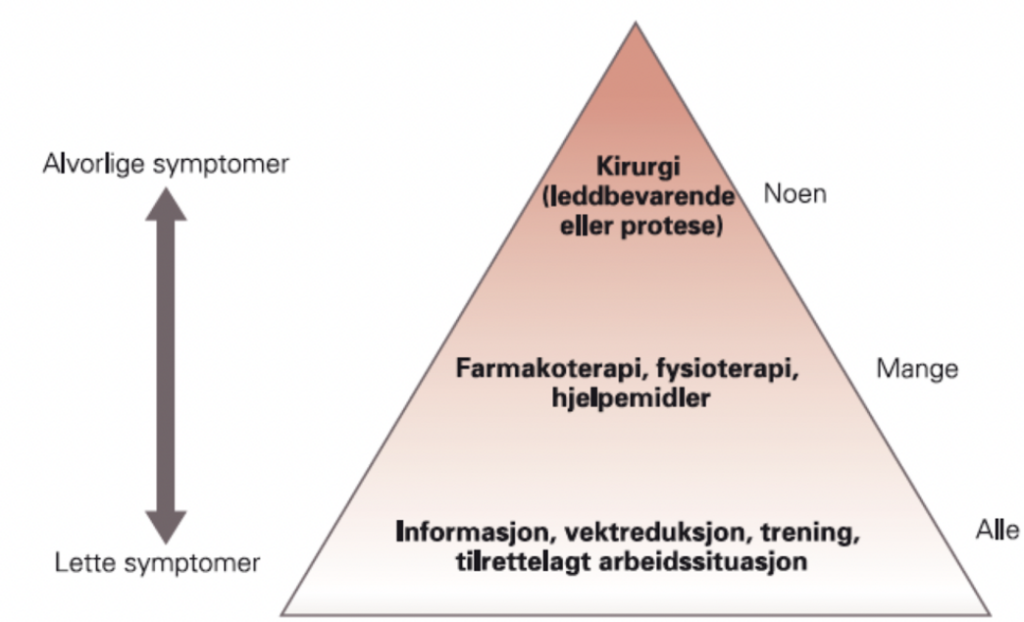
Figur 1: Behandlingspyramide for artroseplager.
Ikke-medikamentell behandling
Kjernebehandlingen hos de med artrose består av; informasjon, råd/veiledning og trening som grunnprinsipper.
-
Informasjon og veiledning: God pasientundervisning om sykdommen, prognose og behandlingsmuligheter bidrar til mestring. Artroseopplæring eller strukturerte selvhjelpsprogram anbefales i retningslinjer. Pasienten bør lære om viktigheten av jevnlig aktivitet, vektkontroll og hvordan man kan tilpasse hverdagen (for eksempel ergonomiske tiltak på jobb) for å avlaste leddene. Derimot er det en stor gruppe pasienter som blir verre med trening ettersom det forverrer leddbetennelser. Trening må derfor tilpasses den enkelte ettersom leddbetennelser ofte blir oversett ved kliniske undersøkelser. Informasjon som demper myter – for eksempel at artrose ikke betyr at man bør unngå all aktivitet – er sentralt i NICE retningslinjene. Tvert imot vil riktig type aktivitet som regel hjelpe leddene så sant du ikke har en aktiv leddbetennelse.
-
Fysisk aktivitet og trening: Strukturert trening er førstevalget i all artrosebehandling. Retningslinjene anbefaler individuelt tilpasset øvelsesbehandling for å styrke muskulaturen rundt det affiserte leddet, øke utholdenhet og bedre bevegelight. Både kondisjonstrening (f.eks. gåturer, sykling, svømming) og styrke/balanseøvelser kan redusere smerte og forbedre funksjonen betydelig. Treningen bør startes forsiktig og økes gradvis. Det er normalt at leddsmerter kan øke litt i oppstarten, men jevnlig mosjon over tid har dokumentert effekt på symptomlindring. Mange har nytte av veiledning fra kiropraktor, fysioterapeut, naprapat eller osteopat for å lære riktige øvelser og få oppfølging. En Cochrane-oversikt og flere retningslinjer konkluderer at landbasert trening gir klinisk signifikant smertereduksjon og bedre funksjon ved kne- og hofteartrose. Effekten av trening kan på lang sikt være like god eller bedre enn effekt av medisiner som NSAIDs (betennelsesdempende).
-
Vektreduksjon: Dersom pasienten er overvektig vil selv moderat vektnedgang kunne redusere belastningen på vektbærende ledd (kne, hofte) og lindre symptomene. Dette er ikke alltid tilfelle men vektnedgang bør forsøkes uansett dersom man er overvektig. Kliniske studier har vist at en vektreduksjon på 5–10% av kroppsvekten kan gi merkbar bedring i smerte og funksjon. Retningslinjene anbefaler et vektreduksjonsmål på 10% for overvektige da dette ofte gir enda bedre effekt enn 5%. Størst dokumentasjon finnes for kneartrose. Vektreduksjon har best effekt når det kombineres med treningsprogram ettersom redusert styrke i muskulatur kan medføre overbelastning eller hyppigere leddbetennelser. Pasienten bør optimalt få støtte til livsstilsendringer gjennom kostholdsråd, treningsveiledning og eventuelt tverrfaglig oppfølging ettersom dette er vanskelig å ta hånd om alene.
I tillegg til overnevnte tiltak kan fysikalske tiltak og hjelpemidler være aktuelle som supplement og ikke erstatning til overnevnte tiltak.
-
Fysikalsk behandling/opptrening: En fysioterapeut, kiropraktor, manuellterapeut, naprapat eller osteopat kan hjelpe med å skreddersy treningsopplegg og bedre bevegelsesutslag i leddet. Tøyningsøvelser kan motvirke kontrakturer (innskrenket bevegelighet). Enkelte kan ha nytte av varmende tiltak eller massasje for symptomlindring, men evidensen for slike behandlinger (inkludert elektroterapi og TENS) er sprikende. Nylige retningslinjer fraråder rutinemessig bruk av akupunktur og elektroterapi ved artrose, da studier ikke viser overbevisende effekt. Manuell behandling (leddmanipulasjon/-mobilisering) kan eventuelt prøves som tillegg til trening ved hofte/kne-artrose men bør ikke erstatte trening.
-
Avlastning/hjelpemidler: Mange med hofte- eller kneartrose har nytte av gangstøtte (stokk, krykke, gåstaver, rullator) for avlastning i korte eller lengre perioder. En stokk/krykke brukt i motsatt hånd av et smertefullt ben kan redusere belastning og smerte betydelig. Tilpasning av skotøy og eventuelt innleggssåler kan prøves ved feilstillinger i underekstremitetene men vanlig bruk av såler, skinner eller ortoser anbefales ikke rutinemessig da effekten er usikker. Dette forblir opp til den enkelte å forsøke å vurdere selv. Unntaket med skinner og innleggsåler er ved klar leddinstabilitet eller aksefeil hvor spesialtilpasset ortose kan vurderes i samråd med spesialist. For fingrenes vedkommende kan en tommelortose (støtteskinne) gi smertelindring ved tommelartrose (CMC-1 artrose) og bedre gripefunksjon.
-
Psykososial støtte: Kroniske leddsmerter kan påvirke humør og motivasjon. Pasienter som sliter med utbredte smerter eller nedstemthet kan ha nytte av kognitiv terapi eller smertemestringskurs i kombinasjon med fysisk aktivitet. Hensikten er å bedre håndtere smertene og opprettholde aktivitet på tross av disse.
Medikamentell behandling
Medikamenter i tablettform brukes ved behov i tillegg til de ikke-medikamentelle tiltakene,i kke som erstatning for dem. Legemidlene bør doseres lavest mulig og i kortest mulig perioder for å unngå bivirkninger i følge retningslinjer(NICE-guidelines). Medikamentell behandling ved artrose retter seg primært mot smertelindring og demping av betennelse i leddet:
-
Smertestillende krem: Ved artrose som involverer overfladiske ledd (f.eks. fingerledd, kne) kan lokalt virkende midler som f.eks. ibuprofen- eller diklofenak-gel kan smøres på huden over leddet og kan ha smertestillende effekt. Det samme gjelder bruk av varme- og kuldekremer. Disse vil ikke påvirkve betennelsen men heller fungere som en naturlig smertestillende ettersom hjernen raskere registrerer kulde- og varmefølelse enn smerteoppfatning.
-
NSAIDs (betennelsesdempende tabletter): Tradisjonelle betennelsesdempere (NSAIDS) som ibuprofen, naproksen, diklofenak eller COX-2-hemmere (celecoxib, arcoxia) kan være effektive mot smerter og betennelse (NHI). NSAIDs regnes som en god medikamentell behandling ved artrose i kne, hofte, hånd og kan gi like god eller bedre smertelindring enn paracetamol. Behandlingen kan gjøre det lettere å gjennomføre fysisk aktivitet ved å dempe smerte og hevelse(helsenorge.no). Samtidig må man ta hensyn til bivirkninger: NSAIDs kan irritere mageslimhinnen og øke risikoen for magesår og blødninge. NSAIDs kan hos noen også øke blodtrykk og gi væskeretensjon; de skal brukes med forsiktighet hos pasienter med hjerte-/karsykdom, nyresvikt eller høy alder. Fastlegen din vil vurdere om NSAIDs er egnet og forskrive laveste effektive dose i kortest mulig tid. For pasienter med høy risiko for bivirkninger kan paracetamol (paracet) være bedre.
-
Paracet (Paracetamol): Enkelte pasienter opplever tilstrekkelig smertelindring med paracetamol ved milde til moderate plager. Paracetamol har færre bivirkninger enn NSAIDs og kan prøves som et tryggere alternativ. Imidlertid viser NICE-retningslinjer at paracetamol alene har begrenset effekt ved artrosesmerter for mange og nyere retningslinjer nedprioriterer fast bruk av paracetamol. Norske og britiske anbefalinger sier at paracetamol kun bør brukes ved behov i lav dose over kortere perioder og helst om NSAIDs er kontraindisert eller utilstrekkelig. Pasienten må også unngå overdosering da paracetamol i for høye doser kan gi leverskade.
-
Andre smertestillende: Ved vedvarende sterke smerter, hvor verken NSAIDs eller paracetamol gir nok lindring, kan legen vurdere tilleggsbehandling med andre analgetika. Opioider som tramadol kan i noen tilfeller brukes kortvarig ved meget intense smerter. Disse midlene har imidlertid betydelige bivirkninger (kvalme, forstoppelse, tretthet) og medfører risiko for avhengighet og bør unngås for langtidsbruk. Norske og internasjonale retningslinjer fraråder generelt bruk av sterke opioider ved kronisk artrosessmerter unntatt i helt spesielle tilfeller der alle andre tiltak er utilstrekkelige og smertene er invalidiserende.
Det bemerkes at flere tidligere benyttede preparater ikke lenger anbefales da de ikke har vist sikker nytte. Dette inkluderer glukosamin og kondroitin (tilskudd for leddbrusk) – studier viser ingen tydelig effekt over placebo/sukkerpille. Slike kosttilskudd inngår derfor ikke i moderne retningslinjer.

Ultralydveiledet injeksjonsbehandling
Injeksjonsbehandling direkte inn i leddet gir svært god smertelindring hos pasienter med artrose og leddbetennelser. Injeksjonsbehandling med kortison kan dempe symptomer ved å putte betennelsesdempende middel lokalt der betennelsen oppstår uten at det påvirker resten av kroppen. De vanligste injeksjonsbehandlingene ved artrose er kortison, hyaluronsyre og PRP.
Kortison:
Kortison er en betennelsesdempende medisin som etterligner kroppens eget hormon kortisol (produsert i binyrene). Ved å injisere kortison direkte i et betent område som et ledd, en slimpose eller senekjede oppnår man en lokal virkning med demping av betennelse og smerte over flere uker og kan komplett fjerne den aktive betennelsen. Fordi virkestoffet virker lokalt er risikoen for systemiske bivirkninger lav ved korrekt bruk. Injeksjoner med kortison er derfor et effektivt tiltak ved tilstander som frozen shoulder, artrose, leddgikt, slimposebetennelser og senekjedebetennelser.
Injeksjon av kortison direkte i leddet kan gi en svært rask lindring av smerte og leddbetennelse ved artrose. Effekten viser seg gjerne i løpet av noen dager. Typisk varer den betennelsesdempende effekten i uker, måneder og i noen tilfeller flere år dersom man er heldig. For mange pasienter kan det være behov for 1-3 injeksjoner før man får roet ned betennelsestilstanden. Kortison gir raskest mulig overgang til normal aktivtet slik at man kan fokusere på å komme seg i trening. Kortisoninjeksjoner har svært god effekt på å bli kvitt betennelser og smerter slik at pasienter kommer seg tilbake i aktivtet. Kliniske studier (bl.a. en stor randomisert studie publisert i BMJ 2022) antyder at kortisoninjeksjon gitt sammen med veiledet trening kan gi bedre resultater enn trening alene hos hofteartrosepasiente. Kortisoninjeksjon tolereres som regel godt men kan iblant utløse forbigående ubehag ved stikkområdet, ansiktsrøde, varmefølelse og mestruasjonsforstyrrelser hos noen kvinner. Infeksjonsrisiko er 1/1000. Streng steril prosedyre er viktig for å unngå sjeldne infeksjoner i leddet og lege/legevakt skal kontaktes dersom dette mistenkes. Enkeltdoser eller korte behandlingsforløp (f.eks. 1–3 injeksjoner) regnes som trygge og benyttes ofte som førstelinjebehandling i mange retningslinjer. Mytene knyttet til kortison handler som regel om langvarig og systemisk bruk (f.eks tablettform) ikke om lokal injeksjonsbehandling. Gjentatte injeksjoner uten dokumentert effekt frarådes og dersom effekten uteblir eller plagene kommer raskt tilbake bør annen behandling vurderes – som PRP, hyaluronsyre eller kirurgi. Behandlingen tilpasses alltid individuelt og vurderes i samråd med medisinsk ansvarlig behandler.
Hyaluronsyre (HA):
Hyaluronsyre er en geleaktig substans som injiseres for å smøre leddet og dempe friksjon. Denne behandlingen – ofte kalt viskosupplementering er populær for artroserelaterte plager og kroniske slimposebetennelser. Studier har vist at hyaluronsyre (HA) kan forsinke behovet for kneprotese. Ett behandlingsforløp med HA kan utsette operasjon i over ett år og flere behandlinger kan utsette behovet med opptil 3–4 år. Når HA kombineres med kortison eller PRP ser det ut til å gi enda bedre smertelindring og funksjon hos pasienter med slitasjegikt i kneet. Injeksjoner med Hyaluronsyre benyttes spesielt for pasienter der andre tiltak er utprøvd uten tilstrekkelig effekt og man vil unngå kirurgi. Injeksjonene er trygge med ingen kjente bivirkninger annet enn infeksjonsfare.
PRP (Platelet-Rich Plasma):
PRP-behandling innebærer at man tar pasientens eget blod, sentrifugerer det og injiserer blodplasma (vekstfaktorer) med høy konsentrasjon av blodplater tilbake i leddet. Blodplatene frigjør vekstfaktorer som antas å kunne dempe betennelse og fremme reparasjonsprosesser i leddet. PRP-injeksjoner for artrose er et innovativt behandlingsalternativ som går under betegnelsen regenerativ medisin . Foreløpige studier hovedsakelig for mild til moderat artrose tyder på at PRP kan gi mer langvarig smertelindring og bedre funksjon og at effekten kan vare lengre enn for kortisoninjeksjoner. Det er også studier som viser bedre langtidseffekt ved bruk av PRP for kronisk plantar fasciitt, tennisalbue (epikondylitt), seneplager, kronisk slimposebetennelser, karpaltunnel syndrom og bekken/ryggsmerter. I Norge gis PRP kun ved noen få utvalgte offentlige sykehus og er fortsatt ansett som utprøvende behandling. På den annen side har internasjonale ekspertgrupper innen idretts- og ortopedimiljøer (f.eks. ESSKA) anbefalt for bruk av PRP hos pasienter med mild til moderat artrose som har utprøvd vanlige tiltak uten tilstrekkelig effekt.
PRP anbefales for pasienter med lett til moderat slitasjegikt (grad 0–III) når annen behandling ikke har hatt tilstrekkelig effekt. PRP anbefales ikke som førstevalg eller ved alvorlig artrose (grad IV) ettersom disse vanligvis har uttalt artrose som vil kreve kirurgi. Det er foreløpig kun private klinikker og private sykehus i Norge som tilbyr PRP-behandling og som har mest erfaring på feltet.
-
En ny studie fra 2023 viste at PRP-injeksjoner reduserte betennelsesstoffer (som IL-6, IL-1β og TNF-α) i leddvæsken hos pasienter med slitasjegikt i kneet som førte til mindre smerter og bedre funksjon. Effekten var betydelig bedre og mer langvarig enn ved behandling med hyaluronsyre. Dette tyder på at PRP bidrar til et sunnere leddmiljø og gir langvarig symptomlindring.
-
En annen studie fra 2023 konkluderte med at PRP-utvilsomt er et bedre alternativ enn kortison ved slitasjegikt i kneet. PRP gir bedre og mer langvarig lindring av smerte, stivhet og funksjonsnedsettelse målt med VAS og WOMAC (verktøy for å måle smerter ifm artrose). Selv om verken PRP eller kortison påvirket brusknedbrytning (MMP-3-nivåer) ble PRP vurdert som en tryggere, skånsom og effektiv behandling for mer langvarig symptomlindring og økt funksjon.
-
Studie fra 2020 med 160 pasienter viste at PRP ga bedre smertelindring og livskvalitet etter ett år sammenlignet med hyaluronsyre (HA) hos pasienter med slitasjegikt i kneet. PRP-gruppen opplevde større forbedringer i både smerte og funksjon, spesielt ved mild til moderat artrose.
-
En annen studie fra 2020 viser at én PRP-injeksjon kan gi bedre og lengre smertelindring, livskvalitet og funksjon i hverdagen sammenlignet med hyaluronsyre og kortisoninjeksjoner. PRP ser også ut til å fungere bedre enn hyaluronsyre på både kort og lang sikt, uten økt risiko for bivirkninger. Nyere forskning viser at kombinasjonen av PRP og hyaluronsyre gir enda bedre effekt enn PRP eller HA alene.
-
En eldre studie fra 2017 viste at tre PRP-injeksjoner ga betydelig bedre smertereduksjon og funksjon hos pasienter med tidlig slitasjegikt i kneet sammenlignet med én PRP- eller HA-injeksjon. Effekten var særlig tydelig hos pasienter med mild til moderat artrose, mens pasienter med langtkommen artrose hadde mindre nytte av behandlingen.
Kirurgiske tiltak
Kirurgi ved artrose blir aktuelt for primært de med uttalt eller langtkommet sykdom der smertene og funksjonstapet er betydelige til tross for optimal konservativ behandling og forsøk av overnevnte tiltak uten at det hjelper på livskvalitet eller ønsket aktivitetsnivå. Beslutning om operasjon baseres på en samlet vurdering av symptombyrde, pasientens funksjonsnivå, preferanser og kirurgens erfaring enn kun røntgenfunn. Det finnes ingen absolutt aldergrense; også eldre pasienter kan ha god nytte av kirurgi dersom helsetilstanden ellers tillater det. Noen av de vanligste kirurgiske behandlingsmetodene er:
-
Leddprotese
Ved langtkommet artrose i hofte, kne eller skulder kan innsetting av protese gi betydelig smertelindring og økt bevegelighet. Kirurgen fjerner de skadde leddflatene og erstatter dem med en kunstig leddprotese. Dette er et rutineinngrep med god effekt for de fleste men krever rehabilitering og har som alle operasjoner en viss risiko. -
Osteotomi og andre leddbevarende inngrep:
Hos enkelte yngre med feilstilling og tidlig kneartrose kan osteotomi være aktuelt. Dette innebærer å korrigere beinaksen for å fordele belastningen bedre og utsette behov for protese. Inngrepet kan kreve lengre opptrening og tilbys kun ved spesialiserte avdelinger. -
Artroskopisk kirurgi:
Tidligere ble artroskopi brukt for å «rense opp» i slitasjeskadde ledd men dette anbefales ikke lenger ved vanlig artrose. Studier viser at effekten er dårligere enn konservativ behandling. Unntaket er ved mekaniske låsninger eller skader som kan repareres som en løs meniskbit eller fritt legme i et ledd. Da brukes artroskopi for å fjerne det spesifikke problemet – ikke for å behandle artrosen i seg selv..
Uansett behandlingsmetode er målsetningen å redusere smerte og forbedre funksjon. Før henvisning til kirurgisk vurdering vil henviser (lege, kiropraktor, manuellterapeut) forsikre seg om at konservative tiltak er utilstrekkelige og at inngrepet er medisinsk forsvarlig for pasienten. Pasienten må også være motivert for den postoperative opptreningen som kreves for et godt resultat. Resultatene av moderne leddprotesekirurgi er gjennomgående gode, særlig ved hofteoperasjoner. Kirurgi tilbys således til dem som virkelig trenger det mens alle med artrose – uansett alvorlighetsgrad – bør få hjelp til de grunnleggende tiltakene som trening, vektreduksjon, egenmestring og eventuelt smertestillende medikasjon. Injeksjosbehandling med kortison, hyaluronsyre eller PRP vurderes dersom det foreligger leddbetennelser eller artroseforandringer som ikke kommer i sjakk med de enkleste tiltakene. En helhetlige tilnærmingen kombinert med individuell tilpasning gir det beste grunnlaget for å håndtere artrose på en måte som gagner både pasientens funksjon og livskvalitet på kort og lang sikt.
Bestill time til vurdering av din artrose.
-
Nelson AE, Allen KD, Golightly YM, Goode AP, Jordan JM. A systematic review of recommendations and guidelines for the management of osteoarthritis: The Chronic Osteoarthritis Management Initiative of the U.S. Bone and Joint Initiative. Semin Arthritis Rheum. 2014;43(6):701-12. doi:10.1016/j.semarthrit.2013.11.012. PMID: 24387819
-
NICE guidelines (UK). (Updated 2022). Osteoarthritis in over 16s: diagnosis and management. National Institute for Health and Care Excellence (NG226). https://www.nice.org.uk/guidance/ng226
-
UpToDate. Musculoskeletal ultrasonography-guided injection, aspiration, and biopsy of joints and related structures. Tilgjengelig fra: www.uptodate.com
-
Diakonhjemmet Sykehus. EULAR oppsummert: anbefalt behandling av hofte- og kneartrose 2019. Tilgjengelig fra: https://www.diakonhjemmetsykehus.no/498d3b/siteassets/seksjon/nkrr/documents/eularoppsum_anbefaltbehandlinghoa2019.pdf
-
Helsebiblioteket. Effekt av konservativ behandling – Muskel- og skjelettplager. Tilgjengelig fra: https://www.helsebiblioteket.no/innhold/retningslinjer/veileder-i-fysikalsk-medisin-og-rehabilitering/muskel-og-skjelettplager/generelle-tema/effekt-av-konservativ-behandling
-
Conaghan PG, Dickson J, Grant RL; Guideline Development Group. Care and management of osteoarthritis in adults: summary of NICE guidance. BMJ. 2008;336(7642):502-3. doi:10.1136/bmj.39490.608009.AD. PMID: 18310005
-
National Institute for Health and Care Excellence (NICE). Osteoarthritis in over 16s: diagnosis and management (NG226). Oppdatert 2022. Tilgjengelig fra: https://www.nice.org.uk/guidance/ng226
-
Helsebiblioteket. Injeksjoner, hygiene og antitrombotisk terapi – Veileder i fysikalsk medisin og rehabilitering. Tilgjengelig fra: https://www.helsebiblioteket.no
-
BMJ Best Practice. Corticosteroid injections: Clinical indications and contraindications. Tilgjengelig fra: https://bestpractice.bmj.com
-
Norsk Helseinformatikk (NHI). Injeksjonsbehandling – indikasjoner og forsiktighetsregler. Tilgjengelig fra: https://www.nhi.no
-
Fernandes L, Hagen KB, Bijlsma JWJ, et al. EULAR recommendations for the non-pharmacological core management of hip and knee osteoarthritis. Ann Rheum Dis. 2013;72(7):1125-35. doi:10.1136/annrheumdis-2012-202745
-
Allaeys C, Arnout N, Van Onsem S, Govaers K, Victor J. Conservative treatment of knee osteoarthritis. Acta Orthop Belg. 2020;86(3):412-21. PMID: 33581025
-
Chua JR, Ong HT, Hong CC. Conservative treatment of knee osteoarthritis: A review of the literature. World J Orthop. 2022;13(3):234-47. doi:10.5312/wjo.v13.i3.234
-
Fossati C, Previtali D, Rosso F, et al. Combined platelet-rich plasma and hyaluronic acid in knee osteoarthritis: a multicenter, prospective, randomized, double-blind controlled trial. Knee Surg Sports Traumatol Arthrosc. 2024. PMID: 39367905
-
Surakanti S, Patel M, Vallurupalli A, et al. Surgical versus non-surgical treatments for the knee. Cureus. 2023;15(2):e34860. doi:10.7759/cureus.34860
-
Lützner J, Kasten P, Günther KP. When are patients with osteoarthritis referred for surgery? Best Pract Res Clin Rheumatol. 2023;37(5):101834. doi:10.1016/j.berh.2023.101834
-
Hazewinkel MHJ, van Bavel T, van Dijk CN, et al. Patient-reported outcomes after surgical treatment of early-stage thumb carpometacarpal osteoarthritis: Wilson osteotomy vs carpometacarpal arthroplasty. J Hand Surg Am. 2023;48(8):761-9. doi:10.1016/j.jhsa.2023.04.003
-
Parratte S, Ollivier M, Argenson JN. Surgical treatments for osteoarthritis. Best Pract Res Clin Rheumatol. 2015;29(1):91-101. doi:10.1016/j.berh.2015.04.015
-
Zhang W, Moskowitz RW, Nuki G, et al. OARSI recommendations for the management of hip and knee osteoarthritis, Part II: OARSI evidence-based, expert consensus guidelines. Osteoarthritis Cartilage. 2008;16(2):137-62. doi:10.1016/j.joca.2007.12.013


